ご来院の皆様へ
general
動脈硬化性閉塞性動脈疾患(CEA、バイパス)
糖尿病や脂質異常症は脳梗塞発症の危険因子として知られています。さらに最近では肥満によるメタボリックシンドローム(メタボ)も、内頸動脈や中大脳動脈といった重要な血管(主幹動脈)の壁にコレステロールなどが付着して動脈硬化を起こす原因になりうるといわれています。こうした血管が狭くなってくると、血流の乱れによって血のかたまり(血栓)ができたり、その先に血液不足を起こすことにより、脳梗塞の一歩手前の症状(一過性脳虚血発作といいます)を繰り返し、最終的に脳梗塞を発症して重度の後遺症をきたす危険があります。
こうしたタイプの脳梗塞(アテローム血栓性梗塞)では、薬による抗血栓治療を行っても年間1から2割の方が脳梗塞を再発するため、予防のための検査や治療が必要です。また最近では、脳卒中の症状がない人でも、高血圧などの動脈硬化の評価や脳ドックの検査として、頚動脈超音波検査が行われ、その際に頚動脈の狭窄性病変が偶然発見されることも増えています。
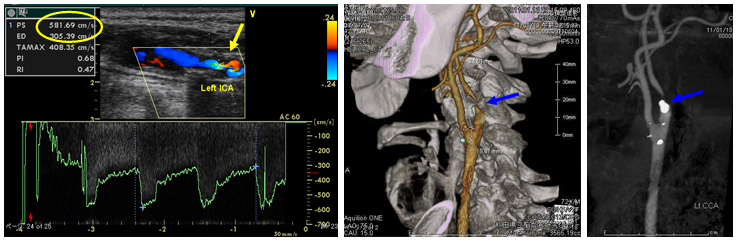
頸動脈内膜剥離術 (CEA)
頸動脈の病気と治療
頚部の内頚動脈は動脈硬化が起きやすい場所で、狭窄が強くなると脳梗塞の原因となる可能性が増加してきます。この頸動脈狭窄症に対する再発予防のための外科治療が頸動脈内膜剥離術(CEA)です。さらに2008年4月には頸動脈ステント留置術(CAS) が保険認可となり、治療選択の幅が広がっています。
CEAの有効性は、症候性(何らかの症状が出た人)の狭窄の場合、70から99パーセントの狭窄率では手術により脳梗塞の危険率は26.0パーセント→(から)9.0パーセントに減少し、絶対適応といわれています。50から69パーセントの狭窄率では治療により22.2パーセント→(から)15.7パーセントに減少するため相対適応、 50パーセント以下の狭窄率では手術適応無し(18.7パーセント→(から)14.9パーセント)と言われています。
無症候性(症状の出ていない人)の場合は、60パーセント以上の狭窄率の人では手術により脳卒中発生の危険率は10.8パーセント→(から)4.8パーセントに減少するとの結果が出ています。
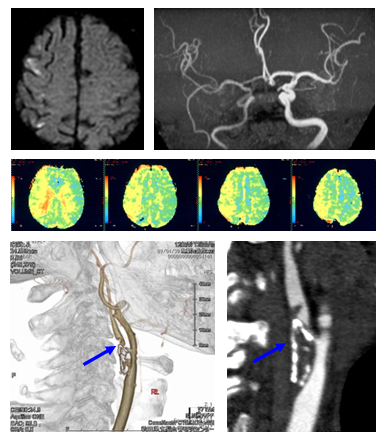
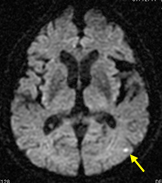
左半身の脱力で発見された症候性右頸動脈狭窄症です。内頚動脈は詰まりそうなくらいの細さです。
左上の写真は脳MRI拡散強調像で、白い点が脳梗塞です。右はMR脳血管撮影ですが、頸動脈狭窄により同側の血流低下があるため、脳血管信号の映りが悪くなっています。真ん中の写真は潅流MR画像で、血流のよどみがある場所が濃い黄色で染まっています。
頚動脈狭窄の見つかった方の約10パーセントに心臓を栄養する冠動脈の病気があるともいわれており、麻酔をかける際や術前後の心筋梗塞、不整脈、血圧の異常な変化が起こる危険を回避するために、手術前に循環器内科の先生に心臓のリスクについて詳しく調べてもらいます。
頸動脈血栓内膜剥離術について
手術は全身麻酔で行います。頚部をできるだけしわに沿って約10センチ切開し、細くなった頸動脈を露出し、血管に数センチの切開を加え、肥厚した内膜のみを取り除きます。
手術は全身麻酔で行います。取り除いた後は血管を元通りに再縫合します。血管の切開や縫合の最後などの場合に一時的に脳への血流を遮断する必要がありますが、きわめて短時間ですので、問題にはなりません。操作の間は内シャントという脳への血流を維持する管を入れて手術を行います。
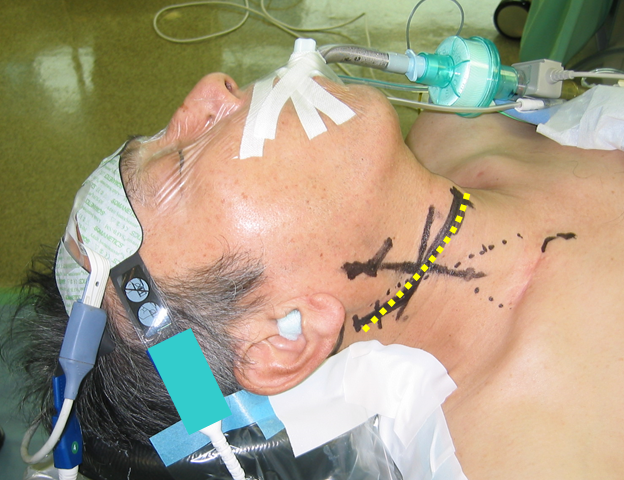
手術は頸部のしわに沿った形で皮膚を切開します。額に張ってあるのは近赤外線センサーです。
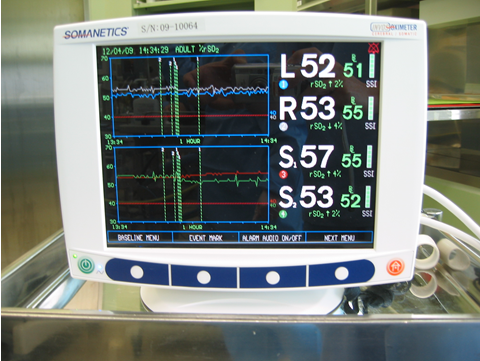
当院では、脳に行く血流を3から5分くらい一時的に遮断して、内シャントという脳への血流を維持する管を入れてCEAの手術をしています。そのため遮断時も脳表面にちゃんと酸素が運搬されていることを、このセンサーで絶えず監視することで安全性を高めています。
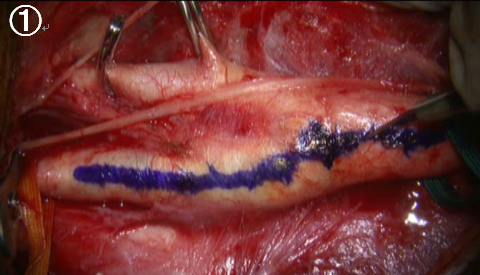
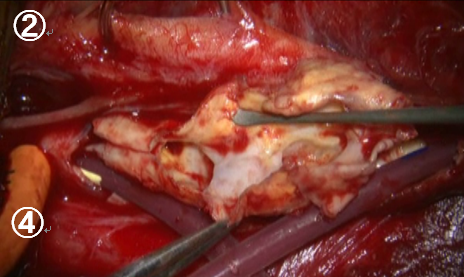
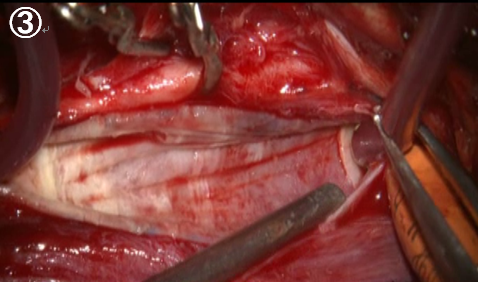
頚動脈を一時遮断して切開します(1)。内腔には血流を維持する内シャントチューブが入っています。黄色く見えるのがコレステロールなどが沈着した内膜でこれを除去する必要があります(2)。内膜を取り除いた後は、断端をきれいに整えて(3)、再縫合します(4)。
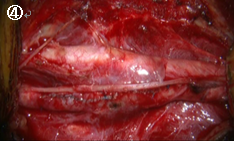
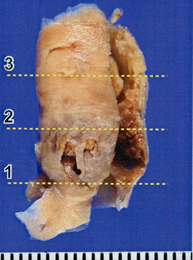
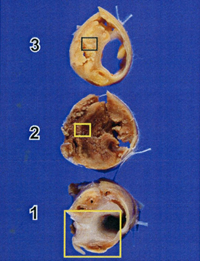
摘出した内膜組織です。断面を見ると内部がほとんど詰まっている部分もあり(2)、この壁はほとんどが内出血(F)をしており、大変くずれやすい壁でした。
線維成分の多いところ(3)や、脂肪主体の部分(1)もありました。
手術に伴う危険と合併症
CEAは脳梗塞を予防するための手術ですが、手術にあたって合併症が起る可能性があります。一般には術後30日以内の死亡率は1.6パーセント、死亡あるいは脳卒中になる率は5.6パーセントと言われています。
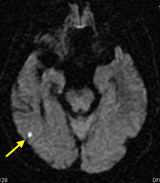
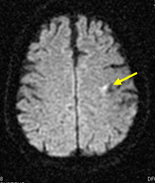
まず、脳梗塞が起る危険があります。これは一時的な遮断により血液の流れが不足して起る場合と、今頚動脈に存在している小さな血液のゴミ(血栓)がはがれるため脳に飛んでいって起る場合があります。脳梗塞を起こしても殆どが無症候性あるいは一時的ですが、言語障害や、半身麻痺、痺れなどが、一過性あるいは永続性に残る事があります(2から3パーセント)。
術翌日のMRI拡散強調画像で脳梗塞が明らかとなったものです。頸動脈からはがれ飛んだ血栓が、細い脳血管の先に詰まったものと考えられました(いずれも異なる患者さんの写真で、無症状でした)。
また頸動脈にできた血栓という血液のごみが、その最初の枝である眼動脈を通って目(網膜)の血管を閉塞させると、失明や、視野障害・視力障害などが起こる可能性があります。
過灌流症候群といって、血液が流れ過ぎるようになった結果、痙攣や意識障害、言語障害や、半身麻痺、痺れなどが、一過性あるいは出現したり永続性に残る事があります。まれに脳に出血がおこる事もあります。一時的なものは2から15パーセント程度ですが、出血などは0.4から0.7パーセントと稀です。術後3から5日まで起こりうるといわれています。
これらの重篤な合併症を回避するために、当院では手術の翌日に脳MRIと脳血流検査(SPECT)を行い、たとえ無症状でも早期にその予兆を検出できるようにしています。
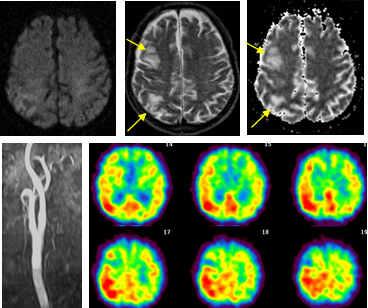
術後5日目に、過灌流症候群による全身性痙攣を起こした症例です。CEAによって狭窄は改善し(左下)、脳MRI拡散強調画像(左上)では新しい脳梗塞はありませんでしたが、一部に脳浮腫があり、脳血流スペクト検査では過灌流による血流量の上昇(右下の図で赤い部分が流れ込みの強い場所です)が起こっていました。直ちに血圧を下げ、抗痙攣薬を投与することで後遺症なく改善しました。
それ以外の合併症として、のどの腫れや、のどに分布している神経の麻痺により声がかすれたり(嗄声)、ものが飲み込みづらくなる(嚥下障害)事があります。ある程度ののどの痛みは全ての方に起こります。また、耳の周りの知覚をつかさどっている神経を操作するので、術後しばらくは耳や顎の下が痺れたり、感覚が鈍くなったりすることがあります。(こういった末梢神経の障害は5パーセント程度の方に起こるといわれています)
手術後に同じ部分がまた狭くなったりする可能性(再狭窄)が約1から5パーセント程度あり、再治療を行う必要がある事があります。
手術後の見通し
手術の後は状態によっても変化しますが、2日程度安静とし、1週間程度で退院となります。むち打ち症などで首に装着する頸椎カラーを数日間頸部の安静のためにつけていただきます。のどの痛みは通常一週間くらいでおさまります。
通常は皮膚の表面は縫合せず、切開面が離れないようにテープで固定します。
1ヶ月すれば首のしわの線とわからなくなるくらいになる場合が多いです。
治療実績と合併症
2007年から2010年に当センターではCEAは68例行われました。手術後30日以内の死亡例はありません。症状の出た脳梗塞はありませんが、無症状の小さな脳梗塞は12例に認められました。後遺症が残存したのは3例(4パーセント)で、眼球の動脈が部分的に閉塞し視野の狭窄が起きた症例と、声のかすれが出た症例が2例ずつありました。また再狭窄が1例あり、ステントにて追加治療しました。過灌流症候群による全身痙攣は1例でした。
浅側頭動脈・中大脳動脈吻合術 (STA-MCAバイパス)
バイパスの必要な病気と検査
脳梗塞の方の中には、脳の主幹動脈と呼ばれる太い動脈が閉塞しながらもある程度他の血管から血流が流れている(側副血行といいます)ため、症状が軽く済むことがあります。このうちの何割かは、脳の血液の流れが極端に悪化している状態が続いていて、放置しておけば脳梗塞の発生の危険が高いことが予測されます。したがってこのような方には、脳へ流れている血流を増やすため、脳の血管にバイパスを作って血流を良くする手術を行うことで脳梗塞の再発や出現を予防できると言われています。
通常、脳では流れる血管の圧が低下すると、(1)血管が拡張して脳の血流を維持したり(脳血管反応性)、(2)血液中の酸素を普通は4割しか使っていないところを多く使うようになる(脳酸素摂取率)、などの働きで脳を守ろうとします。脳梗塞によって脳血管反応性が低下すると、約40パーセントが脳梗塞を発症すると言われます。また一般的には脳梗塞の再発率が2.5パーセントなのに脳血管反応性が低下している患者さんでは23パーセント程度になり、再発率が8から10倍になるといわれています。さらに脳酸素摂取率が上昇していると5年間で70パーセントが発症すると言われています。
JET研究という最近結果が出た研究(当センターも参加しました)では、こういった状態では薬物治療だけでは2年間で20パーセント程度の死亡や障害が起こる(15パーセント程度の再発)と言われます。このバイパス手術により、障害・死亡の危険が60パーセント、脳梗塞の再発の危険が73パーセント減少しました。当センターでは、内頚動脈閉塞あるいは中大脳動脈本幹の高度狭窄・閉塞例に対しては、PETによる脳血流検査を行うことで脳酸素摂取率の評価を含めて血流不足の重症度を正確に判定して、バイパス術の適応を決定しています。なお、最近ではバイパスの効果に否定的な欧米の研究結果(COSS)も参考にし、総合的に治療方法を決定しています。
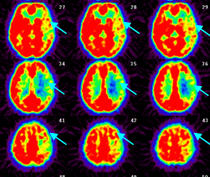
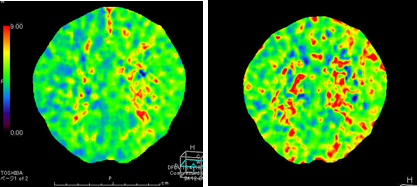
脳血流PET検査です。左が安静時、真ん中がダイアモックス負荷時の脳血流です。右が酸素摂取率を示しており、矢印の領域では脳血管反応性が低下し、酸素摂取率が上昇しています。
バイパス手術の実際
手術は全身麻酔で行います。まず耳の前から上がっていく頭の皮膚を栄養している浅側頭動脈という血管をはがします。開頭により、つまっている血管の末梢である中大脳動脈という脳の血管を露出し、先ほどはがした浅側頭動脈を中大脳動脈につなぎます。これにより脳に不足していた血液は浅側頭動脈から供給されるようになります。血管の切開や縫合のなどの場合に一時的に脳への血流を止める必要がありますが、20分程度の短時間ですので、通常問題にはなりません。
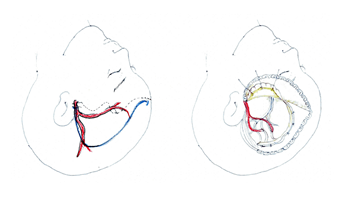
赤いのが頭皮を栄養する浅側頭動脈です(左)。通常、前頭枝と頭頂枝の2本の枝があり、脳表または深部の血管に吻合します(右)。
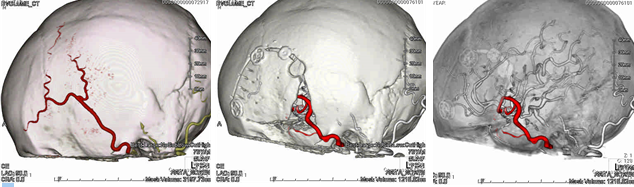
上の図は耳の前からこめかみのあたりの頭蓋骨を左側から見たものです。左上が術前のもので、赤い線が浅側頭動脈です。術後の3D-CT血管造影検査では、浅側頭動脈が、骨のすき間を通って中大脳動脈に2本吻合されています。またCT脳潅流画像では(下図)、バイパス手術によって血液の通過時間の改善(左が術前、右が術後)が認められています。
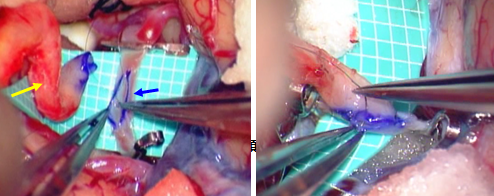
血流を遮断して中大脳動脈を切開し、浅側頭動脈を顕微鏡下で吻合している所です。
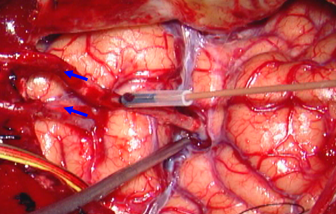
浅側頭動脈2本吻合し、ドップラー血流計でバイパス血管の流速音を確認しています。
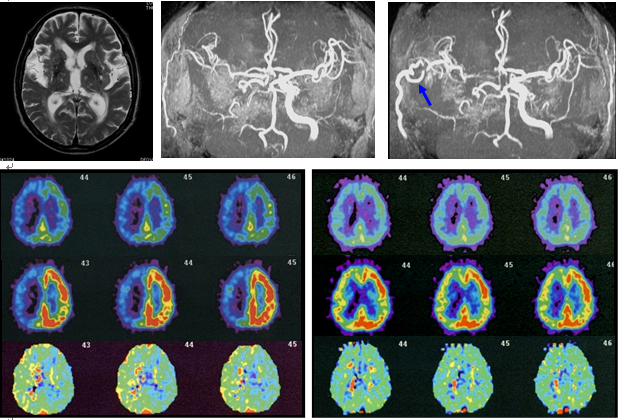
右内頸動脈閉塞による左半身の脱力発作を繰り返していた方にバイパス術を行いました。術前のPET検査(左下図)では、右大脳半球の脳血管反応性の低下(上段:負荷前、中段:負荷後)と酸素摂取率の上昇(下段)を認めています。バイパスによって症状は消失しています。再確認のPET(右下図)でも血管反応性・代謝予備能いずれも術前より改善しています。
手術に伴う危険と合併症
脳梗塞の予防のための手術ですが、手術にあたって以下のような合併症が起る可能性があります。一般にはバイパス手術の死亡率は1パーセント、合併症率は2パーセント程度と言われています。
大きな合併症としてはCEAと同様、急激に脳への血液の流れかたが変化する事により、脳梗塞が起る危険があります。脳梗塞を起こすと、言語障害や、半身麻痺、痺れなどが、一過性あるいは永続性に残る事があります(2パーセント程度)。また、血液が流れ過ぎる、過灌流症候群が起こることによって、痙攣や意識障害、言語障害や、半身麻痺、痺れなどが出現し、一過性あるいは永続性に残る事があります。またまれに脳に出血がおこる事もあります(1パーセント程度)。
頻度は少ないですが、脳萎縮の強い方では手術の際にくも膜を切った部分から脳脊髄液が抜けることで、重力で脳が下に沈み込んでしまうことがあります。そこにできたすき間(硬膜下腔)に、術後しばらくして血がたまり、慢性硬膜下血腫ができることがあります。原因はさまざまですが、軽い頭部打撲や脳梗塞予防のための抗血小板薬による出血しやすさなどが考えられます。そこで当センターでは脳萎縮の強い方では、フィブリンのりとゼラチンスポンジを用いて破けたくも膜の部分をふさぎ、細いチューブを通して内部に水を注入して脳を盛り上げる工夫をしています。また手術では頭皮を栄養する浅側頭動脈の一部をバイパス用に使いますので、頭の皮膚の血流が悪化し、一部皮膚の状態が悪くなったり、脱毛が発生する事もありますので、手術では皮下組織の凝固・焼却処置は最小限にして、毛根への血流を温存するようにしています。浅側頭動脈を採取する際にも枝をよく見て、血流の側副血行路を考えた上で切断するように工夫しています。
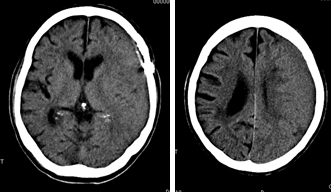
脳梗塞の患者さんは術後も抗血小板薬を飲み続けることが多いので、高齢で脳萎縮のある人では通常の人よりも出血の危険があります。
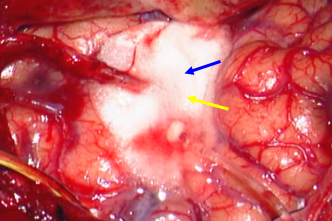
脳の落ち込みを防ぐためにくも膜形成を行い、内部 (くも膜下腔)に水を注入しているところです。
当院での実績と合併症
なお2007年から2012年に動脈硬化性疾患でバイパス術を受けた方は28例ですが、術後合併症として一過性の症状悪化7例(うち過灌流3例)、痙攣2例と前額部顔面神経損傷2例でした。一過性に症状が出たものや、MRIで見られているだけの脳梗塞は7例認めましたが、いずれもごく小さなものであり数日以内に改善しております。またバイパス術をした側の慢性硬膜下血腫が1例あり、局所麻酔の穿頭手術を行い軽快しています。この間のバイパスが閉塞した例はありませんでした。また平均2年の追跡で、術後に脳梗塞が再発した例はありませんでした。
武藤達士, 石川達哉, 中瀬泰然, 安井信之. 脳血管障害・頸動脈病変の病態と治療戦略. CARDIAC PRACTICE 21(1): 61-67, 2010. より一部抜粋。